INTERAKTIIVNE FAKTIKONTROLL | Millised on peamised koroonavaled, mille lõksu eestlased sotsiaalmeedias langevad?
Terve hulk inimesi on lubanud koguneda homme riigi, vaktsiinide, meditsiinisüsteemi ja piirangute vastu protestima. Üksikud neist usuvad veendunult, et Eesti haiglad on täna tegelikult pooltühjad või et koroonavaktsiin on tapnud Eestis tuhandeid inimesi. Enamus neist aga saavad aru, et eelnevad väited tõele ei vasta. Nende jaoks on toimuvas lihtsalt palju rahulolematust, segadust ja vastamata küsimusi. Proovime aidata.
Oma teadmisi saab testida nii ülaloleva viktoriiniga, aga üle vaadata ka koondväited, mille uskumine on täna viinud haiglad kriitilise piirini.
1. Vaktsiin on ohtlikum kui viirus;
2. Vaktsiin pole tõhus haiglasse sattumise vältimiseks;
3. Meil on koroonaravi olemas: ivermektiin, hüdroksüklorkoviin, fluvoksamiin, kvertsetiin, budesoniid aitavad;
4. Vaktsineeritud inimesed levitavad viirust samamoodi nagu vaktsineerimata inimesed;
5. Läbipõdemine on sama hea nagu vaktsineerimine.
1. ja 2. valeväide: Vaktsiin on ohtlikum kui koroonaviirus. Vaktsiin pole tõhus haiglasse sattumise vältimiseks.
Vaktsiin pole ohtlikum kui viirus. Nakatumise korral on vaktsineerimata inimesele koroona 11 korda suurema tõenäosusega surmav, kui ilma selleta. Kui vanust üle 80, võib see kerkida kuni 13 kordse vaheni. Vaktsiinide puhul on räägitud surmavast trombiohust. Eestis on süsti saanud 775 034 inimest, Ravimiametile on edastatud 24 teatist surmaga lõppenud kõrvaltoimetest. Neist nelja puhul ei välistata seost vaktsiiniga. Kõrvaltoimetest, sh palavikust või punetusest süstlakohal, on kokku teatatud 5357 korda (21.10 seis). Koroona kätte on surnud 1444 inimest, põdenud on 177 287 inimest.
Viimasel ajal avaldab Terviseamet oma statistikas ka andmeid selle kohta, kui paljud haiglasse sattunutest on olnud vaktsineeritud. Eesti puhul on see näitaja suur. Erinevalt päevast kõigub see 30-40% vahel. Soomlaste juures sattus septembris haiglasse 26% vaktsineeritud inimesi. USA-s märgitakse, et vaktsineeritud inimese võimalus sattuda haiglasse on 96% väiksem kui vaktsineerimata inimesel. Vahe on ju mitmekordne.
Terviseameti hinnangul võib vahe põhjustada eri riikide haiglaravi andmete kogumise ja esitamise erinev metoodika; riigiti erinev rahva vanuseline koosseis; eri riikide tervishoiusüsteemi ebavõrdsed võimalused; riikides lähtutakse erinevast vaktsineerimisstrateegiast või mõnes riigis puuduvad piirangud ning nakkusohutusmeetmed üleüldse. Seda, mis on globaalne haiglasse sattumise võimalus vaktsineeritud patsiendil kõikide vaktsiinide läbilõikes, saab täpsemalt hinnata mõne aja pärast.
19. oktoobri seisuga on oktoobris koroonasse surnud 72 inimest. Neist 14 on olnud vaktsineeritud, 52 vaktsineerimata. Kuue puhul pole olnud see täpselt teada. Kõik vaktsineeritud inimesed on olnud eakad ning neil on paraku olnud ka kaasuvad haigused. Vaktsiin ei anna surematust.
TÜ matemaatilise statistika professor Krista Fischer koostas nakatumise osas alljärgneva graafiku (1), mis kinnitab samuti vaktsineerimise efektiivsust. Uue riskimaatriksi järgi on Eesti vaktsineerimata inimestega sügavamal punases, kui olime kevadisel tippajal, vaktsineeritutega aga sellest enam kui kaks korda madalamal tasemel.
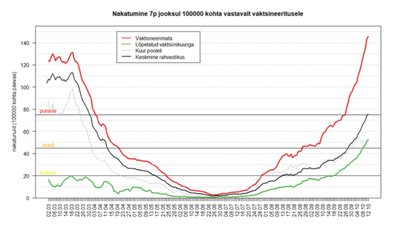
Tuleb arvestada ka seda, et vaktsineeritus on ühiskonnas kevadega võrreldes hoopis teisel tasemel ja on loomulik, et nakatunute sekka satub ka vaktsineeritud inimesi. Seda arvesse võttes on näha, et vaktsineerimata ühiskonna osa on raskemalt pihta saanud.
See, et koroona just vanu puudutab, ilmneb, kui vaadata, millised eagrupid koroona tõttu hospitaliseeritud on. 12. oktoobri seisuga on hospitaliseeritud isikud, kes on haiglas nii sümptomaatilise COVID-i tõttu kui haiglas põhihaiguse tõttu, COVID kaasuvana järgmises eagruppides: 15 inimest alla 30 eluaasta, 19 inimest alla 40 eluaasta, 31 inimest alla 50 eluaasta, 68 inimest alla 60 eluaasta, 137 inimest alla 70 eluaasta, 110 vanuses alla 75, 107 alla 80 eluaasta, 80+ vanuses on inimesi haiglas 300.
Vaktsiinide tõhusus koroona tõttu haiglasse sattumisel on samuti erinev, mistõttu häguneb pilt veelgi. Samuti tuleb arvesse võtta, et vaktsiine on saanud erinev hulk inimesi ja vaktsiine ei saa võrrelda võrdsetel alustel. Sellegipoolest näitavad täna vaktsineeritud hospitaliseeritud statistika põhjal, et haiglasse võib sattuda 0,07% Comirnaty, 0,09% Vaxzevria, 0,03% Spikevax ja 0,02% Jansseni vaktsiini saajatest (kõikide vastava vaktsiini saanute võrdluses).
Edasi selgitas Krista Fischer, kuidas vaktsineeritud inimeste haiglasse sattumine pole lihtne statistika, mida teha. Kuigi Facebookis armastavad inimesed teha ühe kiire risttehte näitamaks, et vaktsiinid justkui väga tõhusad polegi, siis arvesse ei võeta inimeste vanust, haiglate koormust, saadud vaktsiini, vaktsiinidoose üldpopulatsioonis jms.
Näiteks viitas Fischer allolevale tabelile (2) (allikas: Twitter/FT/John Burn-Murdoch), mis ka selgitab, kuidas need haigla täituvuse numbrid võivad kujuneda nii, et vaktsineeritute osakaal on märgatav.
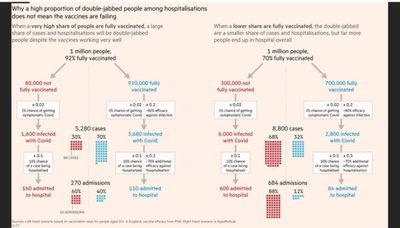
Need protsendid pole Eesti omad vaid pärinevad Ühendkuningriikidest, ja vaatama peaks ennekõike täiskasvanuid, sest haigla puudutab ennekõike neid.
Kui näiteks Eestis on praegu täiskasvanutest vaktsineeritud umbes 715 000 isikut ja vaktsineerimata 340 000 isikut, siis eeldades, et 2% on haigestumise tõenäosus ning vaktsiini lisanduv kaitse 60%, siis vaktsineeritud haigestunuid tuleks 715 000*0,02*0,4 = 5720 ning vaktsineerimata haigestunuid tuleks 340 000*0,02 = 6800. Kui tavapärane haiglasse minemise tõenäosus on 10% ning vaktsiini lisanduv kaitse 60%, siis vaktsineerituid jõuaks haiglasse 5720*0,1*0,4 = 230 kanti ning vaktsineerimata jõuaks haiglasse 6800*0,1 = 680 inimest. Sel juhul oleks haiglas vaktsineeritute osakaal 25% juures.
Reaalsuses see kaitse haiglasse minemise eest võib vaktsiinidel olla isegi kõrgem. Näiteks kui see on 80%, siis tuleks 115 vaktsineeritut ja 680 vaktsineerimata inimest haiglasse. Sellisel juhul oleks vaktsineeritute osakaal haiglas vaid 15% juures.
Kui praegu on haiglas 30% vaktsineeritud isikuid, siis ei võta see arvesse, et vaktsineeritute vanuseline jaotus on erinev vaktsineerimata isikute jaotusest. Vaktsineerimata isikute keskmine vanus on väiksem ja ühtlasi on keskmisel vaktsineerimata haigestunul väiksem tõenäosus haiglasse sattuda. See moonutab pilti ja tekitab küsimusi, et kas vaktsiinid ei tööta.
Krista Fischeri edastatud graafikult on näha, et vanemate seas on vaktsineeritutel kõrgem haiglasse sattumise tõenäosus, kui noortel vaktsineerimata inimestel. Graafik näitab aga ka, et vanuse kasvades haiglasse minemise tõenäosus kasvab ja seda nii vaktsineeritute kui vaktsineerimata isikute seas. Ehk siis eelnevas arvutuskäigus peaks vaktsineeritutel 10% asemel olema madalam haiglasse sattumise tõenäosus.
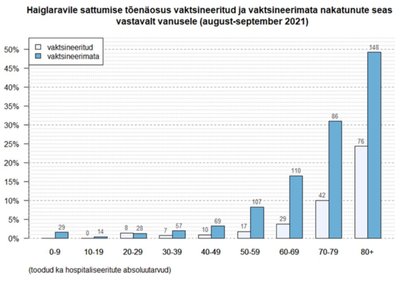
Fischer on näitas ka seda, et just vaktsineerimata inimesed põhjustavad haiglate ülekoormuse, mistõttu tänased piirangud vajalikud ongi. Juhul kui vaktsineeritute osakaal oleks suurem ja teisest otsast läheks inimesed ka kolmandale doosile järgi, saaksid haiglad hakkama nendega, kes paratamatult siiski haigestuvad vaktsiinist hoolimata.
3. Meil on koroonaravi olemas: ivermektiin, hüdroksüklorokviin, fluvoksamiin, kvertsetiin, budesoniid aitavad.
Ivermektiini peavad paljud internetiinimesed koroona puhul võluravimiks, mida farmaatsiatööstuse vandenõu inimestele pakkuda ei taha.
Ravimiameti esindaja, kliinilise hindamise büroo juhataja Keiu Heinla selgitas, et täna kõige parem teadaolev koroonat ennetav võimalus on vaktsineerimine. “Imerohtudel” on puudu veel kliinilised uuringud või need on hetkel toimumas. Kui arst määrab inimesele ravimi, mis ei lähtu teadusest ning meditsiinist ja millel puudub kinnitamata näidustus, riskib arst patsiendi tervisega ja seeläbi ka oma ametiga.
Unustatakse, et vaktsiinide kõrval on meil juba mõned ravimid ka olemas, millel ka näidustused õiged. Neis on viirusevastased monokloonsed antikehad, remdesiviir ja patsiendi immuunvastust reguleerivad ravimid, (glükokortikoidid, IL-6 retseptorite monokloonsed antikehad), lisaks sümptomaatilised ravimid ja vajadusel intensiivravi ravimid.
Ivermektiin, hüdroksüklorokviin ja budesoniid on retseptiravimid, mida saab raviks välja kirjutada arst. Ivermektiini kasutatakse erinevate parasiitide vastu inimestel ja loomadel. Hüdroksüklorokviin on näidustatud reumatoidartriidi raviks ja malaaria profülaktikaks. Budesoniid on mõeldud astma ja kroonilise obstruktiivse kopsuhaiguse raviks. Nagu kõigil ravimitel, on ka neil ka kõrvaltoimed, vastunäidustused ja hoiatused kasutamiseks erinevates olukordades.
Ivermektiin
Ivermektiini toimet COVID-19 haigusele on uuritud mitmetes uuringutes. On oluline silmas pidada, et suur osa neist uuringutest on puuduliku ülesehituse ja väikese valimiga, st nendest uuringutest saadud andmed ei ole nii usaldusväärsed, et nende alusel ravisoovitusi anda. Lisaks on ivermektiini uuringutest saadud andmed väga vastukäivad: osades uuringutes on leitud teatud positiivne mõju haiguse kulule, teistes uuringutes seda ei leita.
Kliiniliste uuringute ajendiks sai laboriuuring koekultuuril, mille tulemused viitasid sellele, et ivermektiin võiks olla potentsiaalne COVID-19 ravim. Selles uuringus kasutati ravimi kontsentratsioone, mis teisendatuna inimesele manustatavaks annuseks oleks toksilised.
Inimene ei ole Petri tass ehk kui midagi toimib katseklaasis, ei pruugi see toimida inimorganismis. Veenvaid tõendeid, et ivermektiin aitaks COVID-19 haigust ravida või ennetada, praegu ei ole. Kui need tekivad, siis saab seda ravimit ka kasutamiseks soovitada.
See on ka üks oluline põhjus, miks Ühendkuningriigis kaasati ivermektiin PRINCIPLE uuringusse. PRINCIPLE ei ole ivermektiini uuring, vaid COVID-19 ravimeid hõlmav kliiniliste uuringute platvorm Ühendkuningriigis. Ivermektiini uurimine väikestes uuringutes ei anna piisavalt kvaliteetseid andmeid selle toime kohta, samas kui suured uuringuplatvormid võimaldavad hinnata ravimi mõju suurema hulga inimeste peal, saades seeläbi usaldusväärsemaid andmeid.
Hüdroksüklorokviin
Hüdroksüklorokviini kasutamisest COVID-19 ravimisel oli palju juttu pandeemia algul, kuid selle kasu koroonahaiguse raviks pole samuti kinnitust leidnud.
Solidarity ja Recovery uuringust saadud andmete ning Cochrane’i süstemaatilise ülevaate põhjal ei vähendanud hüdroksüklorokviini manustamine hospitaliseeritud COVID-19 patsientide suremust, mistõttu otsustas WHO loobuda Solidarity uuringus hüdroksüklorokviini rühmast. WHO ei soovita hüdroksüklorokviini ei COVID-19 ennetamiseks ega raviks. See põhineb vastavalt 6000 ja 10 000 patsiendilt saadud andmetel. Cochrane’i süstemaatilised ülevaated on maailma tipptasemel kvaliteetsed teaduskirjanduse ülevaated, mis põhinevad nii publitseeritud kui publitseerimata allikatel.
Fluvoksamiin
Fluvoksamiin on selektiivne serotoniini tagasihaarde inhibiitor. Tegemist on müügiloaga ravimiga, mille näidustuseks on depressioon ja obsessiiv-kompulsiivne häire.
Fluvoksamiini täpne toimemehhanism COVID-19 puhul ei ole selge, kuid rakukultuuridel ja hiire sepsise mudelil tehtud uuringute põhjal arvatakse, et fluvoksamiin vähendab põletikuprotsessi intensiivsust ning tromboosi tekke riski.
Fluvoksamiini toimet inimesel on uuritud näiteks ühes randomiseeritud topeltpimedas uuringus. Mittehospitaliseeritud sümptomaatilise COVID-19 nakkusega täiskasvanud patsientidel, kes said fluvoksamiini, esines väiksem risk haiguse kulu raskenemiseks 15 päeva jooksul, aga kuna uuringu valim oli väike, jälgimisaeg lühike ning kliiniline tulemusnäitaja üsna subjektiivne (uuringu disain oli märkimisväärsete puudustega), siis on tegemist pigem hüpoteesi tekitava, mitte ravimi tõhusust tõestava uuringuga.
Budesoniid
Eelpool viidatud PRINCIPLE uuringuplatvormil hinnati ka inhaleeritavat budesoniidi, mille näol on tegemist laialdaselt kasutatava astma- ja kroonilise obstruktiivse kopsuhaiguse (KOK) ravimiga.
2021. augustis teadusajakirjas Lancet avaldatud artikli andmeil võib varakult alustatud ravi inhaleeritava budesoniidiga kiirendada paranemist kolme päeva võrra nendel üle 50-aastastel patsientidel, kellel on suurem risk raske kuluga COVID-19 haiguse tekkeks ning kes on kodusel ravil.
Antud tulemused on sarnased teistest, väiksematest uuringutest saadud tulemustega.
Kvertsetiin
Kvertsetiin on looduslik taimepigment. Katseklaasis ja loomkatsetes on näidatud, et kvertsetiinil võiks olla toime COVID-19 vastu tänu viiruse rakku sisenemist takistavale, põletikku moduleerivale ja tromboosi vähendavale efektile. Kliinilisi uuringuid on läbi viidud vaid üksikud ja piiratud hulgal patsientidel, seetõttu ei ole võimalik nende põhjal mingeid järeldusi teha. Tegemist ei ole koroonaravimiga.
4. Vaktsineeritud inimesed levitavad viirust samamoodi nagu vaktsineerimata inimesed.
Ei.
Vaktsineeritud inimene annab koroonaviirust edasi vähemalt poole väiksema tõenäosusega kui vaktsineerimata inimene. Deltatüve puhul hindavad ajakirjas Nature ilmunud eelretsenseerimata värskemad numbrid, et see protsent võib varieeruda 42-58% vahel. Mõni teine uuring on hinnanud vaktsineeritud inimese tõenäosust viirust edasi kanda veel madalamaks.Protsent muutub vastavalt eagruppidele, antikehade hulgale organismis ning viiruse RNA kogusele, kui tihedalt vaktsineeritud viirusekandja ning nakatunu lähedalt viibisid jms.
Eesti kogemuses näitab Kaitsevägi, kus vaktsineeritus on tõstetud peaaegu 100%, et koroonaviirus sisuliselt ei nakku edasi, va üksikjuhtumites. Juhul kui inimene kannab ka maski, hoiab distantsi ja hoolitseb kätepesu eest, väheneb nakkuse edasikandumine veelgi. Kuna Eestis on noorte hõlmatus vaktsiiniga üsna hea, siis just liikuvates aktiivses eagruppides on viiruse levik täna väiksem, tõestades uuesti vaktsiini tõhusust.
Nakkustõenditega seotud poliitiline segadustunne on kommunikatsiooni küsimus. Teaduslik järeldus, et vaktsineeritud inimesed on teistele ühiskonnas ohutumad ja takistavad viiruse levikut, sellest aga ei muutu. Nakkuse edasikandumise mõju näitab varasemast näiteks leetrite kõrvaldamine ühiskonnast, kus üksikult nakatunult ei saa algust uus kolle.
5. Läbipõdemine on sama hea nagu vaktsineerimine.
See ei ole valeväide. Inimestes on aga ohtlik tekitada valelootusi nagu oleks koroona põdemine kõigile ohutu ja õige valik. Teadus näitab täna, et kõige parem immuunsus tekib läbipõdemisel + ühe doosi vaktsiini saamisel.
Läbipõdemisel tekkivad antikehad võivad olla tugevamad kui vaktsiiniga saadud, kuid on ebaeetiline eeldada, et inimesed nakatuvad haigusega, mille mõju nende tervisele on teadmata. Lisaks pole läbipõdemine variant riskigruppidele, kellele koroonaviirus võib tähendada elu ja surma küsimust. Seejuures ei tähenda see ainult vanu inimesi, aga ka lapsi ja noori. Rääkimata võimalusest saada endale “pikk-kovid”, mille tagajärjed või ravivõimalused täna ebaselged on.
Paljud vaktsiinivastased väidavad, et arstid pole veendunud nende terviseprofiilis, neile koroonavaktsiini pakkudes. Vastupidiselt võib küsida, miks peaks inimene tahtma tahtlikult külge saada potentsiaalset rasket haigust, mille mõju tema tervisele teadmata on? Vaktsiinide võimalike kõrvaltoimete statistika (1. ja 2. punkt) näitab, et vaktsiin on ohutum kui koroonaviirus.
Mitmed Eesti teadlased, nt viroloog Andres Merits, on väljendanud, et vaktsiinitõendi kõrval peaks meil olema ka läbimõeldum süsteem viiruse läbipõdenutele. Üks osa sellest on kättesaadavam võimalus määrata oma immuuntaset. SARS-CoV2 vastu tekkinud T-rakke on võimalik laboritingimustes määrata, kuid tegemist on kuluka ning ajamahuka tööga, mida neil põhjustel laialdaselt kasutusele võtta ei saa. Arendamisel on ka kiirtestid, millest esimene on saanud Ameerika Ühendriikides ka sealse ravimiameti (FDA) heakskiidu.
Samas jätab selle testi ja teiste samasuguste töökindlus päris tõsiselt soovida ning praegu jääb selle testi hind paljudele kindlasti ka kättesaamatuks (u $150). Euroopa Liidus võib kasutada kiirteste, mis on CE-märgistuse omistamise läbi kasutusse lubatud. Hetkel selliseid teste T-rakkude aktiivsuse määramiseks EL-s pole. Loodetavasti tulevad tehnoloogia arenedes pädevamad testid aasta jooksul.
______________________________
Kasutatud allikad viktoriini jaoks:
1.küsimus: https://www.medrxiv.org/content/10.1101/2021.08.12.21261991v1; https://www.nbcnews.com/health/health-news/vaccinated-people-are-less-likely-spread-covid-new-research-finds-n1280583; https://www.healthline.com/health-news/vaccinated-people-may-be-even-less-likely-to-transmit-covid-19-than-previously-thought#How-and-why
2. küsimus: https://www.ens.ee/ens-seisukohad; https://vaktsineeri.ee/blogi/mida-peaksid-lapseootel-emad-koroonavaktsiinist-teadma/
3. küsimus: https://www.terviseamet.ee/et/liikumispiirang-eneseisolatsioon-karantiin; https://tartu.postimees.ee/7364569/tartu-ulikooli-kliinikum-suleb-opitubasid-et-ravida-koroonapatsiente; https://www.err.ee/1608369858/talving-perh-is-on-intensiivravi-vajanud-vaid-uks-vaktsineeritud-inimene; https://www.err.ee/1608315245/valitsus-kiitis-heaks-koroonapiirangute-korralduse; https://healthfeedback.org/claimreview/no-scientific-evidence-for-claim-by-pathologist-ryan-cole-that-covid-19-vaccines-weaken-the-immune-system/?fbclid=IwAR0F5epLhjDNSBUVTU-JzI3oEGHXXWWh-GJY0J8q8zsDHAVEZ9cunDtIU-k
6. ja 7. küsimus: https://epl.delfi.ee/artikkel/94845423/teadlased-labipodenute-covid-i-toend-peaks-kehtima-vahemalt-12-kuud; https://epl.delfi.ee/artikkel/94846681/irja-lutsar-koroonasunnipaevad-pole-21-sajandil-mottekad-meil-on-vaktsiin; https://www.kriis.ee/et/covid-toendid#l%C3%A4bipodemistoend; https://wwwnc.cdc.gov/eid/article/27/9/21-1042_article; https://www.nature.com/articles/d41586-021-02795-x, https://www.nature.com/articles/d41586-021-02795-x, https://www.science.org/doi/10.1126/science.abm0829; https://www.cdc.gov/coronavirus/2019-ncov/your-health/reinfection.html
8. küsimus: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)00675-9/fulltext#seccestitle10
10. küsimus: https://www.mayoclinic.org/diseases-conditions/coronavirus/in-depth/covid-19-vaccines-for-kids/art-20513332; https://www.cdc.gov/mentalhealth/stress-coping/teens-young-adults-support/index.html; https://www.cdc.gov/mmwr/volumes/70/wr/mm7037e1.htm?s_cid=mm7037e1_whttps://www.cdc.gov/mmwr/volumes/70/wr/mm7037e1.htm?s_cid=mm7037e1_w
Lisaks on nõu andnud TÜ immunoloog Uku Haljasorg, Ravimiamet, Eesti Perearstide Selts ning Terviseamet.
Väited loos:
1. ja 2. väide: https://www.ravimiamet.ee/covid-19-vaktsiinide-k%C3%B5rvaltoimed-esitatud-teated-eestis-ajavahemikus-1-7-m%C3%A4rts; https://www.ravimiamet.ee/covid-19-vaktsiinide-k%C3%B5rvaltoimed-esitatud-teated-eestis-ajavahemikus-3-mai-kuni-9-mai; https://www.ravimiamet.ee/covid-19-vaktsiinide-k%C3%B5rvaltoimed-esitatud-teated-eestis-ajavahemikus-26-aprill-kuni-2-mai; https://www.ravimiamet.ee/covid-19-vaktsiinide-k%C3%B5rvaltoimed-esitatud-teated-eestis-ajavahemikus-8-14-m%C3%A4rts; https://www.ravimiamet.ee/covid-19-vaktsiinid-ja-teised-ravimid; https://epl.delfi.ee/artikkel/94829543/perearstide-selts-teles-esinenud-perearst-levitas-valeinfot-ttu-probleemi-ei-nae; https://stm.fi/en/-/numbers-of-covid-19-cases-and-hospital-patients-rising-with-majority-being-unvaccinated; https://www.npr.org/sections/health-shots/2021/10/20/1047727415/what-to-know-about-the-risk-of-serious-or-fatal-breakthrough-covid-infections
Infot andsid Terviseameti pressiesindaja Imre Kaas ja Tartu Ülikooli matemaatilise statistika professor Krista Fischer.
3. väide: https://www.principletrial.org/news/ivermectin-to-be-investigated-as-a-possible-treatment-for-covid-19-in-oxford2019s-principle-trial; https://www.who.int/news-room/q-a-detail/coronavirus-disease-(covid-19)-hydroxychloroquine; https://www.cochrane.org/news/chloroquine-or-hydroxychloroquine-useful-treating-people-covid-19-or-preventing-infection; https://www.covid19treatmentguidelines.nih.gov/therapies/immunomodulators/fluvoxamine/; https://pubmed.ncbi.nlm.nih.gov/33180097/; https://www.principletrial.org/news/inhaled-corticosteroids-to-be-investigated-as-a-possible-treatment-for-covid-19-in-national-principle-trial; https://www.principletrial.org/results; https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)01744-X/fulltext; https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8450231/
Ravimiameti esindaja, kliinilise hindamise büroo juhataja Keiu Heinla
4. väide: https://leht.postimees.ee/7362727/andres-merits-koroonaviirus-on-rassistlik-seksistlik-ja-varanduslikult-diskrimineeriv; https://www.nature.com/articles/d41586-021-02689-y; https://www.iflscience.com/health-and-medicine/fact-check-are-vaccinated-people-just-as-likely-to-spread-covid19-as-unvaccinated-people/; https://kustsatead.ee/covid-19/vaktsineerimine/; https://tervis.postimees.ee/7359095/vaktsineeritud-levitavad-viirust-oluliselt-vahem
TÜ matemaatiline statistik Krista Fischer
5. väide: https://leht.postimees.ee/7362727/andres-merits-koroonaviirus-on-rassistlik-seksistlik-ja-varanduslikult-diskrimineeriv; https://theconversation.com/covid-infections-may-give-more-potent-immunity-than-vaccines-but-that-doesnt-mean-you-should-try-to-catch-it-167122; https://epl.delfi.ee/artikkel/94846681/irja-lutsar-koroonasunnipaevad-pole-21-sajandil-mottekad-meil-on-vaktsiin; https://www.science.org/content/article/having-sars-cov-2-once-confers-much-greater-immunity-vaccine-vaccination-remains-vital
TÜ molekulaarimmunoloogia teadur Uku Haljasorg, perearstid Triin Perkson, Piret Rospu ja Ravimiameti ohutusjärelvalvebüroo esindaja Maia Uusküla